Covid-19 wird durch das Coronavirus SARS-CoV-2 ausgelöst. Es wurde erstmals im Dezember 2019 in China festgestellt und hat eine weltweite Pandemie ausgelöst, die erst im Frühjahr 2023 von der WHO für beendet erklärt wurde.
Die Erkrankung verläuft von Mensch zu Mensch sehr unterschiedlich: Manche Betroffene zeigen gar keine oder nur milde Erkältungsbeschwerden. Bei anderen führt Covid-19 zu schweren Lungenentzündungen, Lungenversagen oder sogar zum Tod.
Um schwere Krankheitsverläufe zu verhindern und die Ausbreitung der Erkrankung einzudämmen, wurden im Dezember 2020 auch in Deutschland die ersten Corona-Impfstoffe zugelassen.
Welche Covid-19-Impfstoffe sind in Deutschland zugelassen?
Derzeit sind acht unterschiedliche Corona-Impfstoffe in Deutschland zugelassen. Das bedeutet, dass sie hierzulande verkauft und eingesetzt werden dürfen. Die zugelassenen Impfstoffe lassen sich anhand ihrer Wirkungsweise in verschiedene Gruppen einteilen:
- mRNA-Impfstoffe
- Vektor-Impfstoffe
- Protein-Impfstoffe
- Ganzvirus-Impfstoffe
Hinzu kommen mehrere mRNA-Impfstoffe, die an die Omikron-Variante des Coronavirus angepasst wurden. In der Tabelle finden Sie alle in Deutschland zugelassenen Corona-Impfstoffe. Sie sehen, ob die Impfstoffe zur Grundimmunisierung oder als Auffrischimpfung zugelassen und ob sie derzeit in Deutschland erhältlich sind.
Überblick: Zugelassene Impfstoffe gegen Covid-19 in Deutschland
Wie funktionieren die Covid-19-Impfstoffe?
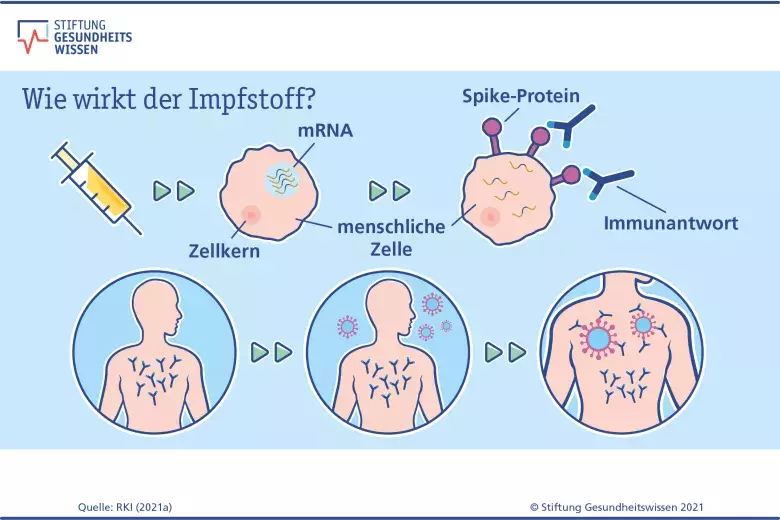
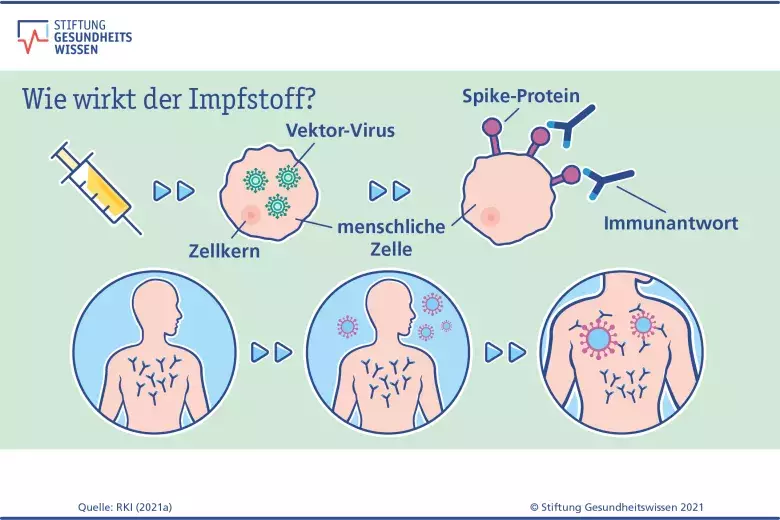
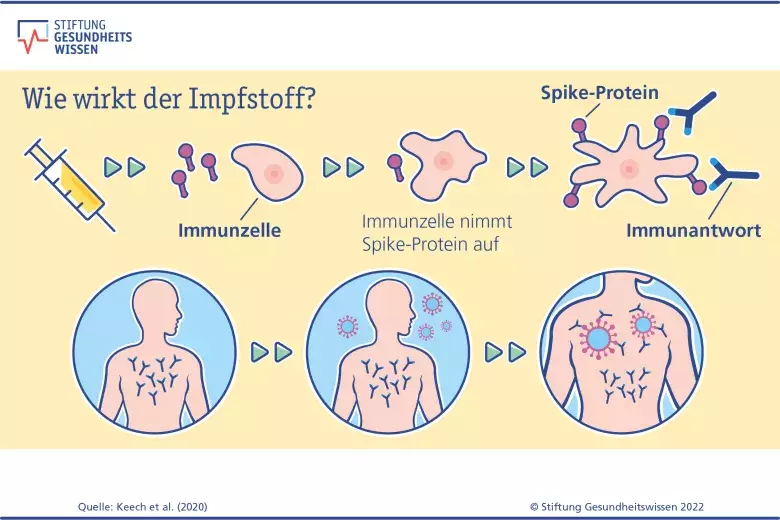
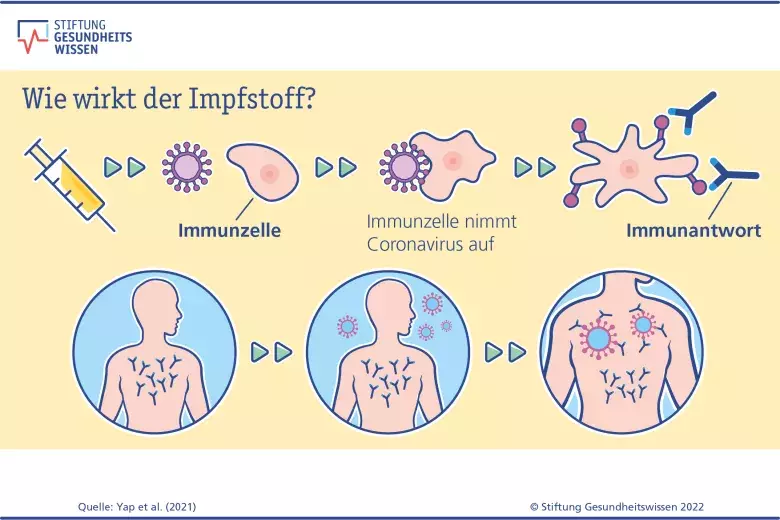
Alle Impfstoffe gegen Corona haben zum Ziel, das Immunsystem auf eine Begegnung mit dem Virus vorzubereiten. So kann der Körper im Fall einer richtigen Infektion sofort mit einer starken Immunantwort reagieren, die das Virus unschädlich macht. Damit sollen schwere Krankheitsverläufe, Krankenhausaufenthalte und Tod durch Covid-19 verhindert werden und ebenso Langzeitfolgen wie Long Covid.
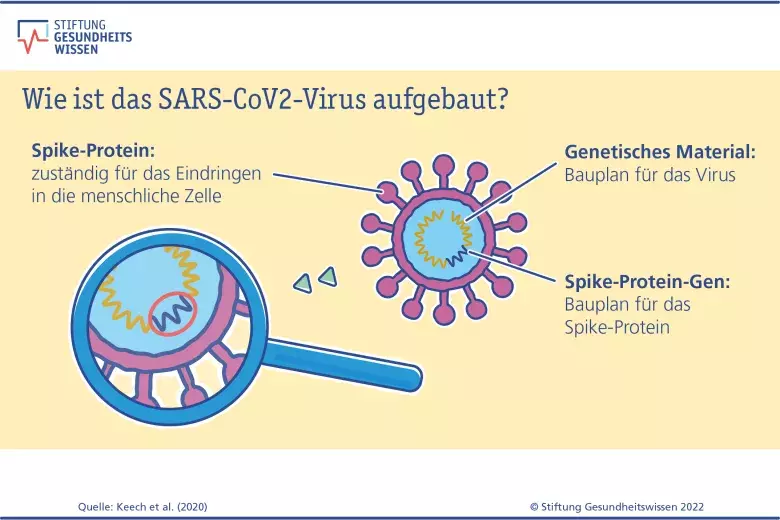
Wie funktioniert das genau? Durch die Impfungen lernt das menschliche Abwehrsystem das Spike-Protein („Stachel-Protein“) – ein Eiweiß auf der Oberfläche des Coronavirus – kennen und entwickelt in der Regel gezielt Abwehrstoffe dagegen, wie Antikörper und spezielle Abwehrzellen. Kommt es dann zu einem Kontakt mit dem echten Coronavirus, erkennt das Immunsystem es sofort an seinem Spike-Protein und bildet schnell die entsprechenden Abwehrstoffe.
Das Spike-Protein ist ein Antigen: So werden Merkmale von Krankheitserregern genannt, die das menschliche Immunsystem als fremd erkennt.
Wie lernt der Körper das Spike-Protein kennen?
Impfstoffhersteller nutzen verschiedene Techniken, um Antigene in den Körper zu bringen: Eine Möglichkeit ist es, den Krankheitserreger lebend, aber stark abgeschwächt zu verabreichen. Eine solche Lebendimpfung wird zum Beispiel gegen Masern genutzt.
Alle bisher entwickelten Covid-19-Impfstoffe sind sogenannte Totimpfstoffe: Das heißt, sie enthalten abgetötete Erreger oder nur Bestandteile des Erregers. Diese können sich im Körper weder vermehren noch eine Erkrankung auslösen.
Der Unterschied zwischen den Covid-19-Impfstoffen liegt darin, wie sie dem menschlichen Abwehrsystem das Spike-Protein zeigen:
- mRNA- und Vektor-Impfstoffe nutzen den genetischen Bauplan für das Spike-Protein, um die Körperzellen selbst das Spike-Protein herstellen zu lassen. Comirnaty (Biontec/Pfizer) und Spikevax (Moderna) sind mRNA-Impfstoffe , Jcovden (Janssen-Cillag) und Vaxzevria (AstraZeneca) Vektor-Impfstoffe.
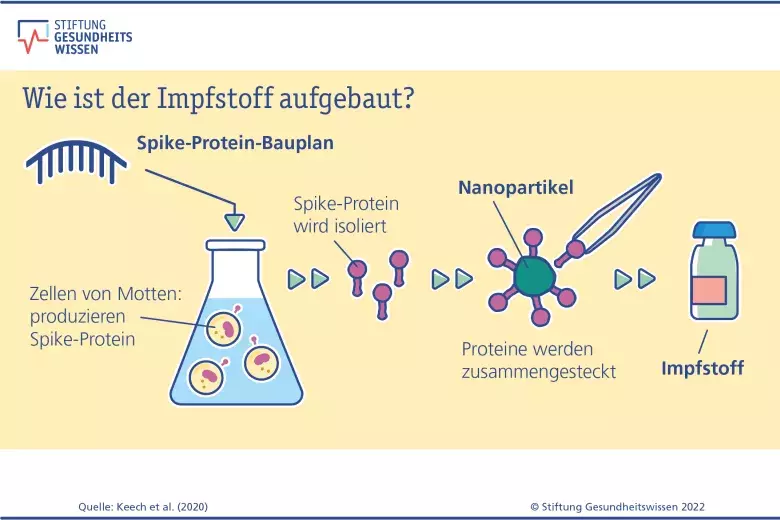
- Für Protein-Impfstoffe wird ein Spike-Protein verwendet, das im Labor hergestellt wurde. Bei Nuvaxovid (Novavax), Vidprevtyn Beta (Sanofi Pasteu) und Bimervax (HIPRA Human Health) handelt es sich um Protein-Impfstoffe.
- Bei Ganzvirus-Impfstoffen werden ganze Viren verwendet, die sich im Körper jedoch nicht mehr vermehren können. Der Covid-Impfstoff von Valneva ist ein Ganzvirus-Impfstoff.
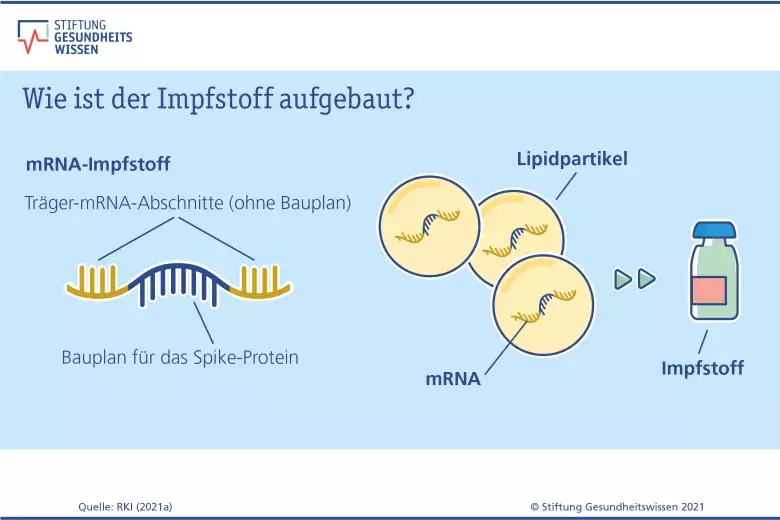
Wie funktionieren mRNA-Impfstoffe gegen Covid-19?
Die Abkürzung mRNA steht für messenger ribonucleic acid – zu Deutsch Boten-RNA. Die Körperzellen nutzen mRNA als Bauplan, um Eiweiße herzustellen. Dies ist ein ganz normaler Vorgang, den sich der Impfstoff zunutze macht: Forschende haben den Bauplan für das Spike-Protein des Coronavirus entschlüsselt und in einer künstlichen mRNA nachgebaut. Die mRNA-Stückchen werden in winzige Fetttropfen gelegt (Lipidnanopartikel), damit die Körperzellen sie aufnehmen können. In den Zellen wird die mRNA freigesetzt. Die Zellen lesen den Bauplan für das Spike-Protein von der mRNA ab und stellen das Viruseiweiß dann für eine kurze Zeit selbst her.
Zelleigene Stoffe (Enzyme) bauen die mRNA anschließend ab. mRNA kann sich nicht im menschlichen Erbgut (DNA) oder den Körperzellen einlagern. Zudem gelangt der Impfstoff nicht in den gesamten Körper, sondern nur in die Muskelzellen rund um die Einstichstelle und in einige Immunzellen.
Die Covid-19-Impfstoffe der Firmen Biontech/Pfizer und Moderna nutzen mRNA, um den Bauplan für das Spike-Protein in den Körper zu transportieren. Der entscheidende Vorteil der mRNA-Impfstoffe ist ihr einfacher Aufbau. Dadurch ist die schnelle Herstellung großer Mengen an Impfdosen und eine Anpassung des Impfstoffes an neue Virus-Varianten möglich.
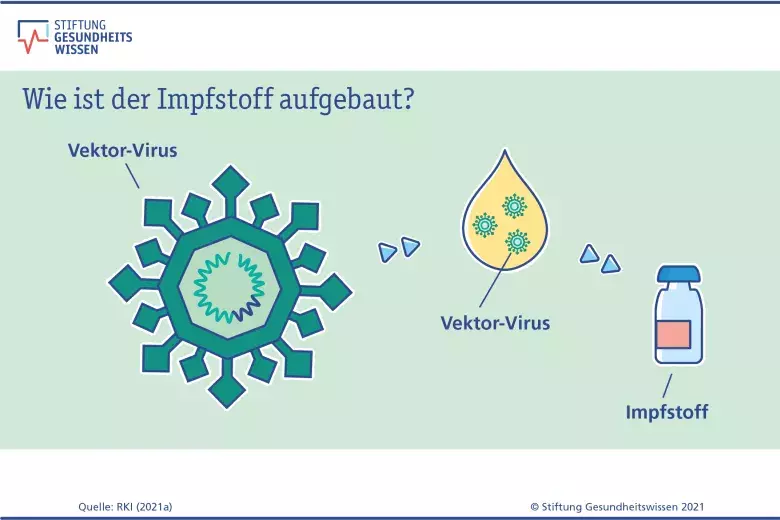
Wie funktionieren Vektor-Impfstoffe gegen Covid-19?
Der zweite Ansatz für eine genbasierte Impfung beruht auf den sogenannten Vektoren. Dabei handelt es sich um harmlose Viren, die der Körper als Transportmittel (Vektoren) für den Bauplan des Spike-Proteins nutzt. Nach der Impfung dringt das Vektorvirus in die Körperzellen ein und gibt den Bauplan frei. Dieser wird – ähnlich wie bei den mRNA-Impfstoffen – abgelesen und die menschlichen Zellen stellen für eine kurze Zeit das Spike-Protein her. Vektorviren vermehren sich nicht im Körper der geimpften Person, sondern werden nach einiger Zeit mitsamt der genetischen Information vom Immunsystem als fremd erkannt und beseitigt. Auch hier können die Virus-Gene nicht in das menschliche Erbgut gelangen.
Die Covid-19-Impfstoffe der Firmen AstraZeneca Life Science und Janssen-Cilag (Johnson & Johnson) enthalten Vektorviren, die die genetische Information für das Spike-Protein tragen, aber sich nicht vermehren können.
Außer dem Vektor-Impfstoff gegen Covid-19 gibt es bereits beispielsweise Impfstoffe gegen das Ebola-Virus und das Dengue-Fieber. Vektor-Impfstoffe sind ebenfalls relativ einfach und schnell herstellbar.
Wie funktionieren Protein-Impfstoffe gegen Corona?
Anders als mRNA- und Vektor-Impfstoffe enthalten Protein-Impfstoffe kein genetisches Material. Hier wird eine künstlich hergestellte Version des Spike-Proteins verimpft. Bestimmte Zellen des Immunsystems im Körper erkennen dieses Protein. Die Immunzellen lösen dann eine Abwehrreaktion aus. Damit die Reaktion ausreichend stark ausfällt, muss das Immunsystem bei Protein-Impfstoffen zusätzlich aktiviert werden. Dafür werden den Protein-Impfstoffen noch Hilfsstoffe, sogenannte Adjuvantien, beigemischt. Spike-Protein und Hilfsstoffe baut der Körper nach der Immunreaktion vollständig ab.
Die Covid-19-Impfstoffe der Firmen Novavax, Sanofi Pasteur und HIPRA Human Health sind Protein-Impfstoffe. Ein weiteres bekanntes Beispiel für einen Protein-Impfstoff ist die HPV-Impfung (Humane Papillomviren) zum Schutz vor Gebärmutterhalskrebs.
Wie funktionieren Ganzvirus-Impfstoffe gegen Corona?
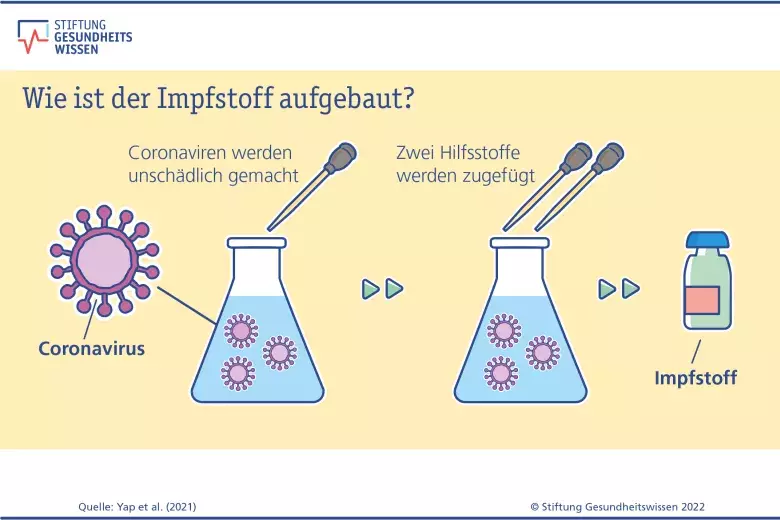
Wie der Name schon sagt: Ganzvirus-Impfstoffe gegen Covid-19 enthalten ganze Corona-Viren. Die Viren werden im Labor abgetötet, damit sie sich im Körper nicht vermehren können. Deshalb wird diese Art Impfstoff auch Totimpfstoff genannt. Die Abwehrzellen des Immunsystems erkennen das Virus trotzdem noch als fremd und lösen eine Abwehrreaktion aus. Ganzvirus-Impfstoffe enthalten außerdem spezielle Hilfsstoffe, die sogenannten Adjuvantien. Diese helfen dabei, das Immunsystem zusätzlich zu aktivieren. Viren und Hilfsstoffe werden nach der Abwehrreaktion vollständig vom Körper abgebaut.
Der Covid-19-Impfstoff Covid-19 Vaccine (inaktiviert, adjuvantiert) der Firma Valneva ist ein Ganzvirus-Impfstoff. Diese Art der Impfstoffe ist schon lange bekannt. Weitere Beispiele sind die Impfung gegen Hepatitis-Viren und diejenige gegen die von Zecken übertragene Hirnhautentzündung (FSME).
Enthalten Covid-19-Impfstoffe Quecksilber?
In den in Deutschland zugelassenen Covid-19-Impfstoffen ist kein Quecksilber enthalten. Früher wurde tatsächlich ein Konservierungsstoff namens Thiomersal, der Quecksilber enthält, für verschiedene Impfstoffe verwendet. Laut Paul-Ehrlich-Institut können heutzutage lediglich inaktivierte Influenza-Impfstoffe in Mehrdosenbehältnissen, die im Fall einer Influenza-Pandemie (Grippe-Pandemie) eingesetzt würden, Thiomersal enthalten.
Alle Inhaltsstoffe der Covid-19-Impfstoffe sind in den jeweiligen Produktinformationen der Europäischen Arzneimittel-Agentur (EMA) aufgeführt (die Links führen zum jeweiligen PDF):
> Zur Produktinformation Comirnaty (BionTech/Pfizer)
> Zur Produktinformation Spikevax (Moderna)
> Zur Produktinformation Vaxzevria (AstaZeneca)
> Zur Produktinformation Jcovden (Janssen-Cillag)
> Zur Produktinformation Nuvaxovid (Novavax)
> Zur Produktinformation VidPrevtyn Beta (Sanofi Pasteur)
> Zur Produktinformation COVID-19 Vaccine ( inaktiviert, adjuvantiert) (Valneva)
> Zur Produktinformation Bimervax (HIPRA Health)
Warum konnten die Covid-19-Impfstoffe so schnell entwickelt werden?
Wie jedes Arzneimittel, das in der EU zugelassen wird, müssen auch die Covid-19-Impfstoffe ein bestimmtes Verfahren bestehen. Darin werden die Impfstoffkandidaten sorgfältig auf Sicherheit, Verträglichkeit und Wirksamkeit geprüft. Diesen Prozess haben auch die zugelassenen Covid-19-Impfstoffe durchlaufen.
Mehr über die Phasen der Impfstoffentwicklung erfahren
In der Regel dauert die Zeit von den ersten klinischen Versuchen bis zur Zulassung viele Jahre. Wie konnten die Covid-19-Impfstoffe nun so schnell entwickelt und zugelassen werden? Zunächst einmal kamen Experten und Expertinnen schon recht früh zu der Einschätzung, dass zur Eindämmung der Corona-Pandemie mindestens ein wirksamer Impfstoff notwendig ist. Um die Entwicklung eines solchen Impfstoffs zu beschleunigen, waren verschiedene Kriterien entscheidend:
Vorkenntnisse: Die Impfstoffhersteller konnten auf frühere Arbeiten von Wissenschaftlern zurückgreifen, die zu Coronaviren und der Entwicklung von Impfstoffen geforscht haben, beispielsweise zu den SARS-Coronaviren von 2003.
Beratung: Die Arzneimittelbehörden standen den Herstellern schon bei der Entwicklung der Impfstoffe beratend zur Seite. Durch den engen Austausch konnten die Hersteller die behördlichen Vorgaben besser berücksichtigen. So ließen sich beim späteren Antrag auf Zulassung Verzögerungen vermeiden.
Rolling-Review-Verfahren: Normalerweise durchläuft ein Impfstoff die verschiedenen Phasen des Entwicklungsprozesses nacheinander und muss danach warten, bis die Arzneimittelbehörde die Studienergebnisse für den Antrag auf Zulassung geprüft hat. Um an dieser Stelle Zeit zu sparen, setzte die Europäische Arzneimittelbehörde eine Task Force ein. Dort konnten die Impfstoffhersteller – noch während der Phase-III-Studien – Ergebnisse zur Vorabbewertung einreichen. So bekamen die Hersteller Gelegenheit, offene Fragen schon früh zu beantworten. Für die abschließende Zulassung waren die vollständig ausgewerteten Studienergebnisse nachzureichen.
Kombination von Studien verschiedener Phasen: Studien, die sonst oftmals nacheinander stattfinden, werden kombiniert, beispielsweise die Studie der Phase I mit Phase II. Das kann Zeit einsparen, indem etwa man für beide Studien zusammen nach Teilnehmenden sucht.